1. La embriogénesis: empieza en la 4ª semana de vida embrionaria de la persona. Se produce un engrosamiento de la línea mamaria que tenemos los mamíferos, desde la axila hasta la región pubiana, involucionando todas menos las definitivas, más tarde. A veces, la falta de involución de algunas puede generar pezones supernumerarios (aquellas personas que presentan un tercer pezón) o mamas completas supernumerarias.

En la adolescencia la mama crece de forma más rápida que el resto del cuerpo por efecto hormonal.
Más tarde, al comienzo de cada ciclo ovulatorio se produce una estimulación de la glándula mamaria por los estrógenos y la progesterona. Esto genera un aumento de volumen de la glándula con cada ciclo ovultario, llegando al máximo en la Fase Lútea.
La acción de estos estrógenos determina el tamaño, la firmeza, la forma, la pigmentación y la estructura lobulillo-alveolar de la mama.
Las niñas adolescentes por medicación o problemas de alimentación, pueden llegar a perder la menstruación, de esta forma, la acción hormonal que se produce con la menstruación no existe, por lo tanto, el desarrollo mamario puede quedar comprometido.
3. Lactogénesis. Modificaciones del pecho durante la gestación.
Se alcanza el máximo desarrollo de la glándula mamaria. Es cuando se producen los mayores cambios, el aumento de tamaño general, adelgazamiento de la piel, dilatación de los vasos sanguíneos, crecimiento de las glándulas de Montgomery, aumento del tamaño de las areolas, mayor prominencia de los pezones, aumento de la pigmentación.
Todas estas modificaciones durante la gestación se producen por la interacción de muchas hormonas,
pero dentro de todas, las más importantes son la prolactina y el lactógeno placentario, principales en la regulación de la mamogénesis.
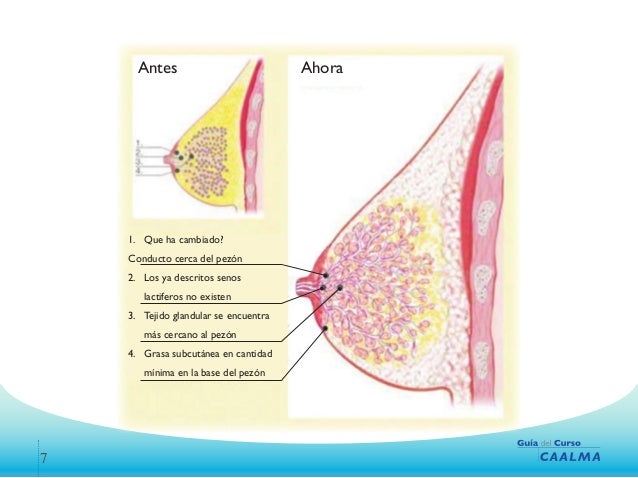
El continuo crecimiento mamario se debe por la dilatación alveolar, ya hay secreción de leche, los alveolos de cada lobulillo o lóbulo van aumentado el tamaño del pecho y la vascularización e irrigación sanguínea de ese pecho.
La glándula, o parénquima, aumenta mucho y el estroma, o soporte de la mama, disminuye.
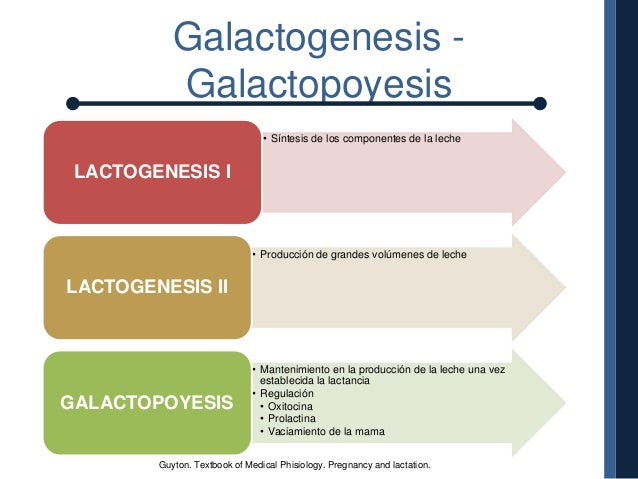
Lactogénesis es el periodo de producción de leche, desde el inicio de la producción de leche durante el embarazo, hasta la lactancia. Se divide en 3 etapas:
1. La lactogénesis I .
Durante el embarazo, al tercer mes es probable que aparezca una sustancia similar al calostro.
En el 2º trimestre aparece el calostro propiamente dicho, bajo la influencia del lactógeno placentario. El lactógeno placentario es fundamental para la producción de calostro.Al final del embarazo las madres producen unos 30 mililitros de calostro al día.
En el tercer trimestre, los niveles plasmáticos de prolactina son muy altos, sin embargo su acción
lactogénica permanece bloqueada por los altos niveles de hormonas placentarias, el lactógeno placentario, los estrógenos y la progesterona. Las hormonas bloquean la producción de leche madura.
En la expulsión de la placenta desaparece el lactógeno placentario y disminuye la concentración de progesterona, permitiendo que la prolactina se fije en los receptores de la madre.
En cuanto a la prolactina es más importante tener el cuenta el número de receptores que hay en la mama, que el nivel de prolactina en sangre. Por mucha prolactina que tengamos no vamos a producir más leche, depende más de que haya suficientes números de receptores de la mama para que la prolactina pueda adherirse a ellos. Esto se consigue con una succión precoz, eficaz y frecuente, con estimulación intensa las primeras horas.
2. La lactogénesis II.
Se caracteriza por la producción abundante al tercer día, lo que conocemos como la subida de la leche madura. El calostro es la leche del recién nacido, es oro líquido. Tiene un nivel de concentración de nutrientes y defensas inmunitarias que es prácticamente como dar una vacuna a los bebés por la boca.
A partir del tercer día se da la producción abundante de leche madura.
Entre el 3er y 8º día todavía es una leche de transición, y a partir del 8º-9º día ya es la leche madura.
Aquí la producción ya no depende tanto de las hormonas sino del vaciamiento de la glándula y de la proteína FIL (factor inhibidor de la lactancia). Es una proteína presente en la leche que cuando la mama está muy llena, inhibe la producción.
El bebé al mamar, extrae esta proteína y ésta deja de inhibir la producción para que vuelva a empezar a producirse leche. Por eso es importante que los pechos se vacíen correctamente, que se queden lo más vacíos posibles.
La subida de la leche hay veces que no es exactamente al tercer día, pueden darse retrasos, por ejemplo todos los protocolos que van unidos a tener una cesárea, por diabetes tipo 1, por obesidad, por analgesia obstétrica, por ovario poliquístico, por situaciones de estrés, por retención de placenta o por quistes luteínicos fecales.
3. La lactogénesis III o galactopoyesis.
Aquí la prolactina es la hormona más importante. Es fundamental el adecuado y frecuente vaciamiento de la mama.
La frecuencia, la duración y la intensidad de la succión determinan la elevación de la prolactina. La prolactina es la hormona más importante en la mujer en la producción de la leche. El estímulo de la succión es tan potente que puede causar secreción láctea incluso en mujeres que no han tenido un parto.
La Involución.
Es el destete. Cesa la extracción de leche, por tanto, la secreción leche también. Los alveolos se van llenando de leche y llega un momento en que están tan llenos que descienden y se produce una presión. Eso, junto con el cese de la estimulación hace que caiga la prolactina, hasta que llega un momento que la mama involuciona.